RESUMO
OBJETIVOS: estimar a prevalência de manifestações de violência obstétrica (VO) percebidas por gestantes no pré-natal na atenção primária à saúde e sua associação com fatores sociodemográficos.
MÉTODOS: estudo epidemiológico de base populacional, transversal e analítico realizado com gestantes assistidas na Estratégia de Saúde da Família em Montes Claros, Minas Gerais, Brasil, 2018/2020. Avaliaram-se as características sociodemográficas das gestantes e as manifestações de VO percebidas. As variáveis foram descritas por distribuição de frequências e foram estimadas as prevalências dos tipos de VO, com intervalos de 95% de confiança. Adotou-se o teste qui-quadrado para avaliar as associações.
RESULTADOS: participaram do estudo 300 gestantes, no 3º trimestre gestacional, cuja maioria (64,7%) estava na faixa etária de 20 a 34 anos, possuía mais de oito anos de escolaridade (84,5%) e vivia com companheiro (74,5%). Foram estimadas as seguintes prevalências de manifestações de VO no pré-natal: física (21,7%), sexual (7,0%), psicológica (24,3%), e institucional (26,3%). Não foi identificada associação entre os tipos de VO e as características sociodemográficas das participantes.
CONCLUSÃO: os achados desse estudo sugerem a ocorrência dos diferentes tipos de VO na assistência ao pré-natal da população investigada e apontam para a necessidade de aprimoramento das práticas assistenciais às gestantes na Atenção Primária à Saúde.
Palavras-chave:
Gestante, Assistência pré-natal, Atenção primária à saúde, Violência obstétrica
ABSTRACT
OBJECTIVES: to estimate the prevalence of manifestations of obstetric violence (OV) perceived by pregnant women during prenatal care and its association with sociodemographic factors.
METHODS: population-based epidemiological, cross-sectional and analytical study conducted with pregnant women assisted in the Family Health Strategy in Montes Claros, Minas Gerais, Brazil, 2018/2020. A team of health professionals conducted data collection through face to face interviews. The sociodemographic characteristics of pregnant women and the OV manifestations perceived by pregnant women were assessed. The variables were described by frequency distribution and the prevalence of the types of OV was estimated, with 95% confidence intervals. The Chi-square test was used to evaluate the associations.
RESULTS: the study included 300 pregnant women in their third trimester of pregnancy, most of whom (64.7%) were between 20 and 34 years old, had more than 8 years of schooling (84.5%) and lived with a partner (74.5%). The following prevalences of OV manifestations were estimated in prenatal care: physical (21.7%), sexual (7.0%), psychological (24.3%), and institutional (26.3%). No association was identified between the types of OV and the participants' sociodemographic characteristics.
CONCLUSION: the findings of this study suggest the occurrence of different types of OV in prenatal care in the population investigated and point to the need to improve care practices for pregnant women in Primary Health Care.
Keywords:
Pregnant women, Prenatal care, Primary health care, Obstetric violence
IntroduçãoA violência obstétrica (VO) foi reconhecida pela Organização Mundial da Saúde (OMS) como uma questão de saúde pública que impacta negativamente à saúde da mulher e do seu bebê.
1 O termo “violência obstétrica” é utilizado para caracterizar atos como maus-tratos, desrespeito, abuso e negligência durante a gravidez, parto e puerpério.
2 Pode ser praticada por qualquer profissional do cenário obstétrico, com abuso de intervenções que não consideraram os aspectos fisiológicos, emocionais, sexuais e culturais da mulher, causando consequências na saúde materno-infantil.
2 As tipologias mais comuns mencionadas na literatura de VO são de caráter físico, psicológico, sexual e institucional, e podem ocorrer no pré-natal, parto, puerpério ou nos casos de aborto.
3 A ocorrência de VO é uma violência de gênero e tem sido associada a diversos fatores como paridade, histórico de aborto, tipo de parto, estado civil, vínculo empregatício, idade, raça, nível socioeconômico e educacional, gênero e a categoria profissional da pessoa que assiste ao nascimento.
4No Brasil, não foram identificados estudos que investigaram a ocorrência de VO na assistência ao pré-natal, a maioria avaliou a ocorrência de VO no parto. Dentre eles, o estudo Nacional Nascer no Brasil
5 identificou que as boas práticas durante o trabalho de parto ocorreram em menos de 50% das mulheres. No estudo multicêntrico Sentidos do Nascer,
6 realizado em cinco municípios brasileiros, a VO foi reportada por 12,6% das mulheres e associada à menor renda, à ausência de companheiro, ao parto em posição litotômica, à realização da manobra de
Kristeller e à separação precoce do bebê após o parto.
A Estratégia Saúde da Família (ESF) é o acesso preferencial das gestantes ao sistema de saúde brasileiro por meio da consulta pré-natal.
7 Na Atenção Primária à Saúde (APS), preconiza-se assistência de qualidade às gestantes, parturientes e puérperas normatizada pela OMS, pelo Ministério da Saúde (MS) com o Programa de Humanização do Pré-natal e Nascimento (PHPN),
8 a Rede Cegonha
9 e as Diretrizes Nacionais de Atenção à Gestante no âmbito do Sistema Único de Saúde (SUS).
10,11A VO ocorre quando as instituições de saúde não utilizam recursos humanos ou materiais suficientes para garantir uma atenção segura durante a gestação e o parto. Assim, é imprescindível uma boa prática clínica e assistencial durante o ciclo gravídico puerperal, com base nas atualizações em evidência científica e políticas públicas, para garantir o respeito e a humanização necessários à assistência obstétrica.
4,12Considerando que a VO é uma questão de saúde pública, com impactos negativos na saúde da mulher e do recém-nascido e que são escassas as pesquisas realizadas no Brasil sobre esse tema na fase do pré-natal, este estudo objetivou estimar a prevalência de manifestações de VO percebidas por gestantes no pré-natal na APS e sua associação com fatores sociodemográficos.
MétodosTrata-se de um estudo epidemiológico de base populacional, transversal e analítico que utilizou dados de uma pesquisa intitulada “Estudo ALGE - Avaliação das condições de saúde das gestantes de Montes Claros-MG: estudo longitudinal
”, da zona urbana do município de Montes Claros, MG, Brasil, em 2018 e 2019.
13,14O “Estudo ALGE” foi realizado em três momentos. No 1º momento (
baseline), foram incluídas todas as gestantes (N=1661) cadastradas em ESF e que não estavam grávidas de gemelares, entre 2018 e 2019. As gestantes que estavam no 1º trimestre gestacional (N= 448) foram convidadas a participarem do 2º momento do estudo, quando se encontravam no 3º trimestre de gravidez e do 3º momento quando puérperas, 40 a 70 dias após o parto. O presente estudo refere-se ao 2º momento dessa coorte.
Para o 2º momento do “Estudo ALGE”, o tamanho amostral mínimo foi estabelecido considerando os seguintes parâmetros: prevalência estimada de VO no pré-natal de 0,50, nível de 95% de confiança, erro tolerável de 5,0%, correção para população finita (N= 448) e acréscimo de 20% para compensar as possíveis não-respostas e perdas. Foi estimado um tamanho amostral mínimo de 250 gestantes. Por questões logísticas e de dificuldades de acesso, não foi possível incluir as gestantes residentes na área rural.
Previamente à coleta de dados, foram realizadas capacitações dos entrevistadores e estudo piloto com 36 gestantes cadastradas em uma das unidades da ESF com o objetivo de padronizar os procedimentos da pesquisa e testar o instrumento de coleta dos dados. A coleta dos dados foi realizada por meio de entrevista, face a face, entre outubro de 2018 e novembro de 2019, nas unidades de saúde da ESF ou nos domicílios das gestantes, em horário previamente definido. As entrevistas foram conduzidas por uma equipe composta por profissionais das áreas de enfermagem, medicina, nutrição, educação física e estudantes de graduação vinculados à iniciação científica.
Nessa etapa do estudo, foram analisadas as seguintes características sociodemográficas das gestantes: faixa etária (abaixo de 20 anos, 20 a 34 anos, acima de 34 anos), escolaridade (até oito anos de estudo, mais de oito de estudo), situação conjugal (com companheiro, sem companheiro), ocupação (trabalho formal/informal, do lar/ desempregada), nº de filhos (nenhum, um a dois filhos, mais de dois filhos) e renda familiar (abaixo de dois salários mínimos, dois ou mais salários mínimos).
Para analisar a percepção das gestantes quanto às manifestações de VO na assistência pré-natal na APS, foi adotado um instrumento, elaborado por duas das pesquisadoras responsáveis por este estudo, a partir das suas experiências profissionais nos cuidados primários de saúde e na saúde da mulher, bem como com fundamento na literatura sobre a temática.
15-17 O instrumento é constituído por dez itens estruturados em escala do tipo
Likert com cinco opções de resposta: nunca (0), quase nunca (1), às vezes (2), quase sempre (3) e sempre (4). Os itens estão distribuídos em dois domínios: aspectos objetivos e subjetivos da VO, sendo que os cinco itens que compõem o domínio objetivo refletem a ocorrência de VO física ou VO sexual, enquanto que as cinco questões do domínio subjetivo refletem a VO psicológica ou institucional.
O instrumento foi submetido ao exame da validade de conteúdo, de construto e à análise de confiabilidade. No tocante à validade de conteúdo, realizada por quatorze profissionais com experiência na APS e/ou no cuidado à saúde da mulher, foram observados valores adequados do Índice de Validade de Conteúdo (IVC)
18 para os 10 itens e os dois domínios (IVC > 80%). A validade de construto foi avaliada por meio da análise fatorial exploratória (AFE) e da análise fatorial confirmatória (AFC). O modelo com dois fatores (domínios) do instrumento apresentou índice de qualidade de ajuste (GFI) superior a 0,95 e os pesos fatoriais de todos os itens foram superiores a 0,50 - resultados considerados adequados.
19 Quanto à confiabilidade, estimada pelo coeficiente
Alfa de Cronbach (
α), constatou-se que os dois domínios e a escala total apresentaram valores superiores a 0,70, o que indica consistência interna adequada.
19Todas as variáveis investigadas foram descritas por meio de suas distribuições de frequências. As respostas aos 10 itens do instrumento foram dicotomizadas em presença ou ausência de situações que caracterizam a VO. Nos itens 1, 2, 3,7 e 9 a ocorrência de VO foi considerada quando a gestante respondeu “às vezes, quase sempre e sempre”, por outro lado, nas questões 4, 5, 6, 8, e 10 a ocorrência de VO foi considerada quando a resposta foi
“nunca, quase nunca, às vezes”, uma vez que a escala de respostas desses itens estava invertida.
Foram estimadas as prevalências das manifestações dos tipos de VO (física, psicológica, sexual e institucional) no pré-natal, com seus respectivos intervalos de 95% de confiança. Para isso, a ocorrência do tipo de VO foi considerada quando a gestante a percebeu em pelo menos um dos itens que refletem cada tipo. Para avaliar a associação entre os tipos de VO e as variáveis sociodemográficas foi conduzido o teste qui-quadrado, ao nível de 0,05. Os dados foram analisados utilizando-se o
software IBM SPSS
Statistics versão 23.0 para
Windows®.
O estudo foi aprovado pelo Comitê de Ética em Pesquisa da Universidade Estadual de Montes Claros por meio dos pareceres consubstanciados nº. 2.483.623/2018 e 3.724.531/2019 de 25 de novembro de 2019 (CAAE 80957817.5.0000.5146).
ResultadosParticiparam dessa etapa do estudo 300 gestantes que se encontravam no 3º trimestre de gravidez. A idade das gestantes variou de 15 a 46 anos, com média igual a 26,5 (±6,4) anos. A maioria (64,7%) estava na faixa etária de 20 a 34 anos, possuía mais de oito anos de escolaridade (84,3%) e vivia com um companheiro (74,5%). Até a data da entrevista, 60,4% relataram ter realizado seis ou mais consultas de pré-natal. As demais características sociodemográficas das gestantes estão apresentadas na Tabela 1.
Na Tabela 2 estão apresentadas as frequências das respostas aos itens do instrumento que avaliou a percepção das gestantes quanto à ocorrência de VO na assistência ao pré-natal. As frequências das opções de respostas “nunca” e “quase nunca” foram agrupadas, assim como das opções “sempre” e “quase sempre”.
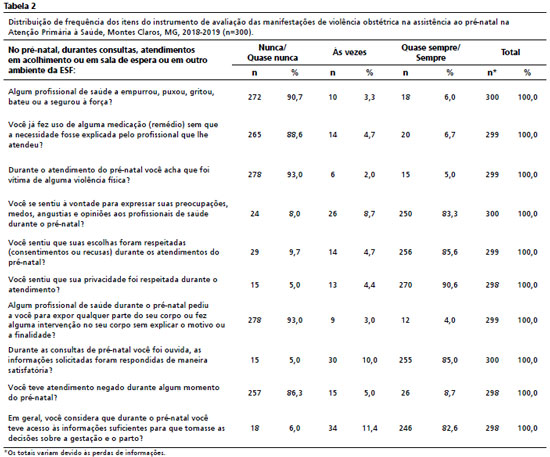
Na Tabela 3 estão apresentadas as prevalências das manifestações de VO percebidas pelas gestantes, distribuídas nos domínios objetivo e subjetivo do instrumento. Nos itens do domínio objetivo (1, 2, 3, 7 e 9), a ocorrência de VO foi considerada quando as respostas foram “às vezes, quase sempre ou sempre”, por outro lado, no domínio subjetivo (4,5,6, 8 e 10) a percepção de VO foi considerada quando as respostas foram “nunca, quase nunca ou às vezes”. No domínio objetivo, os itens 1, 2, 3 e 9 refletem a ocorrência de VO física, enquanto o item 7, a ocorrência de VO sexual. No domínio subjetivo, os itens 4 e 5 expressam a percepção de VO psicológica e os itens 6, 8 e 9 refletem a VO institucional.

Na Figura 1 estão apresentadas as prevalências dos tipos de VO verificadas quando a gestante percebeu as manifestações que caracterizam a VO em pelo menos um dos itens de cada tipo do questionário. As maiores prevalências foram: VO institucional (26,3%; IC95%=21,6-31,5) e VO psicológica (24,3%; IC95%=19,7-29,4), seguidas das prevalências de VO física (21,7%; IC95%=17,3-26,6) e VO sexual (7,0%; IC95%=4,5,0-10,35).
Na Tabela 4 estão apresentadas as prevalências das manifestações dos tipos de VO percebidas pelas gestantes na assistência ao pré-natal, segundo características sociodemográficas. Apesar de não terem sido verificadas associações significativas (
p<0,05), observaram-se maiores prevalências de VO física, sexual e psicológica entre as gestantes com idade abaixo de 20 anos. Os resultados revelaram também que as manifestações dos quatro tipos de VO foram mais prevalentes entre as gestantes que possuíam maior nível de escolaridade, que não estavam inseridas no mercado de trabalho e que possuíam mais de dois filhos. As mulheres que viviam sem companheiro perceberam com maior frequência as manifestações de VO física, psicológica e institucional. Aquelas com renda familiar inferior a dois salários mínimos perceberam com maior frequência a ocorrência de VO psicológica e institucional.
DiscussãoForam identificadas importantes prevalências de situações que caracterizam a ocorrência de VO, variando de 7,0% (VO sexual) a 26,3% (VO institucional).
Diante da indisponibilidade dos estudos que tratam da questão no pré-natal, optou-se por trazer para a discussão, dados que se referem ao ambiente hospitalar, reconhecendo essa limitação. A assistência de pré-natal pode ser uma ferramenta para a prevenção da violência obstétrica no parto, quando são repassadas as informações adequadas às gestantes e elas são empoderadas nos seus direitos.
20 Nesse sentido, sua ocorrência no pré-natal agride a gestante duplamente.
A VO constitui-se um problema significativo ao se considerar os direitos humanos e o combate à violência de gênero, por se dirigir especificamente a mulheres e permear relações de poder desiguais na sociedade.
3 A violência de gênero é consequência de uma organização social, o patriarcado, que privilegia o masculino. No cenário obstétrico, é explícito esse desequilíbrio das relações de poder entre as mulheres e as equipes de saúde quando estas abusam de intervenções que configuram VO.
2,3,5 As mulheres estão subjugadas em um contexto social de dominação em função de sua condição que envolve estereótipos de gênero nocivos, reforçados por crenças religiosas, sociais, culturais, sobre a sexualidade, gravidez e maternidade, onde mulheres perdem sua autonomia e ficam suscetíveis às submissões pelas relações de poder do patriarcado.
3Embora o Brasil possua regras que versam sobre a humanização do pré-natal e do parto,
8,9 no ordenamento jurídico não há lei específica que criminalize a violência obstétrica. Alguns estados e municípios possuem normas de combate à violência obstétrica, como a Lei 23.175/18 em Minas Gerais, que garante atendimento humanizado à gestante, à parturiente e à mulher em situação de abortamento
21 e a Lei 23.243/19, que instituiu a “Semana Estadual de Combate à Violência Obstétrica”.
22A VO física relaciona-se com a provocação de dor, desconforto ou lesões corporais, que causam dano de grau leve a intenso, mediante realização de procedimentos sem recomendação baseada em evidências científicas.
3 Neste estudo, foi estimado que 21,7% das mulheres perceberam pelo menos uma das situações que caracterizam ocorrência de VO física durante o pré-natal. Um estudo
23 realizado com gestantes mexicanas estimou que 23,6% sofreram VO física e outro estudo
4 na Espanha estimou uma prevalência de 54,5% de VO física, sendo ambas durante o parto. Importante destacar que cerca de 13,8% das gestantes deste estudo relataram que tiveram o atendimento negado em algum momento do pré-natal. A negligência que ocorre quando o atendimento é negado durante o pré-natal é entendida como abandono físico e falta de assistência para com a paciente e seu bebê.
24Ademais, 11,4% das gestantes relataram o uso de alguma medicação sem que a necessidade fosse explicada pelo profissional que lhe atendeu. A utilização de medicamentos durante a gravidez é um problema na saúde pública, visto que os efeitos dos fármacos no feto podem ocorrer em qualquer momento da gestação.
25 Um estudo no Ceará
26 demonstrou que 38,0% das mulheres não receberam orientações sobre o uso de medicamentos na gestação. Por isso é importante que as mulheres tenham conhecimento dos riscos e benefícios que eles podem gerar na saúde materno-infantil.
A VO sexual no parto tem sido investigada com maior frequência em estudos prévios, ao contrário, ainda são escassos os estudos nacionais que a avaliaram durante o pré-natal. Práticas realizadas de modo inadequado, que configuram VO sexual, são prejudiciais ou ineficazes, podendo iniciar nas unidades de saúde e maternidades, incluindo a exposição do corpo da mulher, sem o consentimento da mesma, na presença de vários profissionais.
2 A VO sexual envolve o desrespeito à intimidade da mulher, pela manipulação desnecessária de partes íntimas através de toques vaginais invasivos, constantes e agressivos, episiotomia rotineira, realização de enema, imposição de posição supina ou litotomia.
3Nesse estudo, 7,0% das gestantes afirmaram que, durante o atendimento com o profissional de saúde tiveram que expor qualquer parte do seu corpo ou passaram por intervenções no seu corpo sem explicação do motivo ou a finalidade. Estudo realizado em Araguari-MG, identificou que 38,9% das mulheres sofreram VO sexual com decorrência de toque vaginal doloroso e repetitivo.
26 Em outra pesquisa realizada na ESF no Rio de Janeiro-RJ, foi observada que 59,0% das mulheres sofreram violência íntima, tendo consequências consideráveis na sua saúde e no uso dos serviços.
27A VO psicológica engloba humilhação intencional, maus tratos, negligência nos cuidados assistenciais e tratamento grosseiro, desrespeito e ofensa pessoal.
3 É caracterizada pelos comportamentos que geram sentimentos de vulnerabilidade, medo e insegurança na mulher.
2 Aproximadamente 24,0% das participantes relataram pelo menos um dos episódios de VO psicológica avaliados nesse estudo. Estudo realizado com puérperas em um município do sudoeste baiano
28 apontou que a VO psicológica ocorreu em menor escala, sendo observado que 7,1% sofreram ofensa pessoal, 7,1% vivenciaram algum constrangimento, 4,8% sentiram-se desrespeitadas e 4,8% foram humilhadas.
As experiências negativas tanto na gestação, parto ou mesmo durante o abortamento geram inúmeras consequências psicológicas, físicas e sociais. Segundo a OMS, por volta de 10,0% das mulheres grávidas e 13,0% das puérperas apresentam um transtorno mental, sendo que a depressão pós-parto pode atingir de 10,0 a 20,0% das puérperas.
29 Outro estudo
17 demostrou que 64,0% das participantes não receberam as devidas informações pertinentes ao pré-natal para que se sentissem preparadas para o parto. É imprescindível que as decisões da gestante sejam respeitadas pela equipe da ESF, pois o diálogo entre a equipe multiprofissional e a parturiente é esclarecedor para auxiliar nas orientações de uma gestação, parto e pós-parto de qualidade.
8A VO institucional relaciona-se com a assimetria de poder entre a paciente e o profissional de saúde, por meio de omissão de informações e/ou cuidado, condutas impróprias ou desnecessárias, imposição de normas institucionais injustificadas.
3 Neste estudo, 26,3% das gestantes perceberam a ocorrência desse tipo de VO durante as consultas no pré-natal, sendo que 15,0% não foram ouvidas e informadas de maneira satisfatória, 17,4% não receberam informações suficientes para que participassem ativamente das decisões que envolviam a própria gestação e o parto. A Pesquisa Nascer no Brasil,
5 uma ampla pesquisa nacional realizada em 2014, estimou que 25,0% de mulheres sofreram VO institucional, sendo que 74,0% ocorreu em hospitais públicos, o que corrobora a necessidade da educação em saúde durante o pré-natal com vistas à prevenção de tais práticas.
Na resolução 36/2008,
30 que regulamenta o funcionamento nacional dos serviços de atenção obstétrica e neonatal, consta a garantia de privacidade às gestantes, pois as informações dadas pela equipe de profissionais devem ser transferidas com segurança à parturiente. Apesar disso, cerca de 9,4% das mulheres declararam que nunca, ou quase nunca, ou às vezes sentiram que sua privacidade foi respeitada durante o atendimento.
Este estudo não identificou associação significativa entre os tipos de VO e as características sociodemográficas das participantes. Esse achado pode ser devido à amostra ter sido constituída por mulheres com perfil socioeconômico semelhante, ou seja, predominantemente mulheres com nível médio de escolaridade, que viviam com companheiro e possuíam baixa renda familiar. Dados da Pesquisa Nascer no Brasil,
5 descrevem que em comparação às brancas, puérperas de cor preta apresentaram maior risco de terem um pré-natal inadequado, falta de vinculação à maternidade, ausência de acompanhante, peregrinação para o parto e menos anestesia local para episiotomia.
Esta investigação apresenta algumas limitações. Na coleta de dados do “Estudo ALGE” foi adotado um questionário excessivamente longo, o que pode ter provocado cansaço e desconforto nas gestantes. Outra limitação refere-se ao fato do instrumento adotado para aferir a VO não ter sido submetido à validade concorrente, isto é, não foi correlacionado com outro instrumento validado que mensure o mesmo construto. No entanto, vale destacar que o instrumento apresentou indicadores de validade de conteúdo, de construto e confiabilidade satisfatórios.
No desenvolvimento deste estudo, foram identificadas lacunas de evidências epidemiológicas sobre a VO no pré-natal, cujas pesquisas são praticamente inexistentes na literatura nacional. Essas lacunas dificultam a atualização de informações acerca do aprimoramento do Programa de Humanização no Pré-Natal e Nascimento (PHPN) que traça os princípios gerais e condições para o adequado acompanhamento do pré-natal e para a adequada assistência ao parto.
7O conceito de violência obstétrica como violação de direitos humanos, bem como sua tipologia que a caracteriza nas esferas físicas, psicológicas, sexuais e institucionais, se aplicam tanto na assistência pré-natal como no atendimento ao trabalho de parto e parto. Para fins de exemplo, pode se citar a provocação de dor e desconforto, causada por toques desnecessários ou falta de privacidade, ou ainda por negar atendimento. Assim, este estudo ressalta as contribuições na aquisição de novos conhecimentos relativos à epidemiologia da VO no pré-natal.
Conclui-se que foi estimada importante prevalência de manifestações de VO percebidas na assistência ao pré-natal na APS do município investigado, tanto nos aspectos físico, psicológico, sexual e institucional, independente das características sociodemográficas das gestantes. Sugere-se que políticas públicas sejam desenvolvidas para mitigar a VO das instituições de saúde, a fim de garantir às mulheres cuidados baseados em evidências científicas, respeitando seus direitos inerentes.
Referências1. Organização Mundial da Saúde (OMS).
Prevenção e eliminação de abusos, desrespeito e maus-tratos durante o parto em instituições de saúde. Genebra: Departamento de Saúde Reprodutiva e Pesquisa-OMS; 2014. [acesso em 2023 Jan 10]. Disponível em:
https://iris.who.int/bitstream/handle/10665/134588/WHO_RHR_14.23_por.pdf;sequence=32. Silva JCO, Brito LMC, Alves ES, Medeiros Neto JB, Santos Junior JLP, Marques NM,
et al. Uma revisão sistemática da prevalência e dos tipos da violência obstétrica na saúde e bem-estar das mulheres no Brasil. Res Soc Dev. 2023; 12 (5): e8212541526.
3. Ciello C, Carvalho C, Kondo C, Delage D, Niy D, Werner L,
et al. Violência Obstétrica “Parirás com dor”: Dossiê elaborado pela Rede Parto do Princípio para a CPMI da Violência Contra as Mulheres. Brasília (DF); 2012. [acesso em 2023 Fev 13]. Disponível em:
https://www.senado.gov.br/comissoes/documentos/sscepi/doc%20vcm%20367.pdf4. Martínez-Galiano JM, Martinez-Vazquez S, Rodríguez-Almagro J, Hernández-Martinez A. The magnitude of the problem of obstetric violence and its associated factors: A cross-sectional study. Women Birth. 2021; 34 (5): e526-36.
5. Leite TH, Marques ES, Esteves-Pereira AP, Nucci MF, Portella Y, Leal MDC. Disrespect and abuse, mistreatment and obstetric violence: a challenge for epidemiology and public health in Brazil. Ciên Saúde Colet. 2022; 27 (2): 483-91.
6. Lansky S, Souza KV, Peixoto ERM, Oliveira BJ, Diniz CSG, Vieira NF,
et al. Violência obstétrica: influência da Exposição Sentidos do Nascer na vivência das gestantes. Ciênc Saúde Colet. 2019; 24 (8): 2811-23.
7. Macinko J, Mendonça CS. Estratégia Saúde da Família, um forte modelo de Atenção Primária à Saúde que traz resultados. Saúde Debate. 2018; 42 (Spec. 1): 18-37.
8. Ministério da Saúde (BR). Portaria GM/MS nº 569/GM, de 01 de junho de 2000. Programa de Humanização no Pré-natal e Nascimento. Brasília (DF): Ministério da Saúde; 2000. [acesso em 2023 Fev 13]. Disponível em:
https://bvsms.saude.gov.br/bvs/saudelegis/gm/2000/prt0569_01_06_2000_rep.html9. Ministério da Saúde (BR). Portaria Nº 1.459, de 24 de junho de 2011. Institui, no âmbito do Sistema Único de Saúde - SUS - a Rede Cegonha. Brasília (DF): Ministério da Saúde; 2011. [acesso em 2023 Fev 13]. Disponível em:
http://bvsms.saude.gov.br/bvs/saudelegis/gm/2011/prt1459_24_06_2011.html10. Ministério da Saúde (BR). Diretrizes nacionais de atenção à gestante: operação cesariana. Ministério da Saúde, Secretaria de Ciência, Tecnologia e Insumos Estratégicos, Departamento de Gestão e Incorporação de Tecnologias em Saúde. Brasília (DF): Ministério da Saúde; 2016. [acesso em 2023 Fev 13]. Disponível em:
https://www.gov.br/saude/pt-br/assuntos/pcdt/arquivos/2016/atencao-a-gestante-a-operacao-cesariana-diretriz.pdf/view11. Ministério da Saúde (BR). Diretrizes nacionais de assistência ao parto normal: versão final. Ministério da Saúde, Secretaria de Ciência, Tecnologia e Insumos Estratégicos, Departamento de Gestão e Incorporação de Tecnologias em Saúde. Brasília (DF): Ministério da Saúde; 2017. [acesso em 2023 Fev 13]. Disponível em:
https://docs.bvsalud.org/biblioref/2017/06/837345/relatorio_diretrizesnacionais_partonormal_versao-final.pdf12. Garcia LM. A concept analysis of obstetric violence in the United States of America. Nurs Forum. 2020; 55 (4): 654-63.
13. Leão GMMS, Crivellenti LC, Brito MFSF, Silveira MF, Pinho L. Quality of the diet of pregnant women in the scope of Primary Health Care. Rev Nutr. 2022; 35: e210256.
14. Freitas IGC, Lima CA, Santos VM, Silva FT, Rocha JSB, Dias OV,
et al. Nível de atividade física e fatores associados entre gestantes: estudo epidemiológico de base populacional. Ciênc Saúde Colet. 2022; 27 (11): 4315-28.
15. Trajano AR, Barreto EA. Violência obstétrica na visão de profissionais de saúde: a questão de gênero como definidora da assistência ao parto. Interface (Botucatu). 2021; 25: e200689.
16. Palma CC, Donelli TMS. Violência obstétrica em mulheres brasileiras. Psico. 2017; 48 (3): 216-30.
17. Teixeira PC, Antunes LS, Duamarde LTL, Velloso V, Faria GPG, Oliveira TS. Percepção das parturientes sobre violência obstétrica: a dor que querem calar. Rev Nurs São Paulo. 2020; 23 (261): 3607-15.
18. Coluci MZO, Alexandre NMC, Milani D. Construção de instrumentos de medida na área da saúde. Ciênc Saúde Colet. 2015; 20 (3): 925-36.
19. Hair JF, Anderson RE, Tatham RL, Black WC. Análise Multivariada de Dados. 6ª ed. Porto Alegre: Bookman; 2015.
20. Lacerda GMO, Mariano VC, Passos SG. Violência Obstétria e os direitos das Gestantes: o que as mulheres sabem?. Rev JRG Estud Acad. 2022; 5 (10): 42-53.
21. Brasil. Lei 23.175/2018. Dispõe sobre a garantia de atendimento humanizado à gestante, à parturiente e à mulher em situação de abortamento, para prevenção da violência na assistência obstétrica no Estado. Governo do Estado de Minas Gerais: Belo Horizonte; 2018. [acesso em 2023 Mar 10]. Disponível em:
https://www.legisweb.com.br/legislacao/?id=37284822. Brasil.
Lei 23.243/2019
. Institui a Semana Estadual do Combate à Violência Obstétrica a ser realizada, anualmente, de 8 a 14 de março
. Governo do Estado de Minas Gerais: Belo Horizonte; 2018. [acesso em 2023 Mar 10]. Disponível em:
https://leisestaduais.com.br/mg/lei-ordinaria-n-23243-2019-minas-gerais-institui-a-semana-estadual-do-combate-a-violencia-obstetrica23. Castro R, Frías SM. Obstetric Violence in Mexico: Results from a 2016 National Household Survey. Violence Against Women. 2019; 26 (6-7): 555-72.
24. Almeida NMO, Ramos BEM. O direito da parturiente ao acompanhante como instrumento de prevenção à violência obstétrica. Cad Ibero-Am Direito Sanit. 2020; 9 (4): 12-27.
25. Aguiar MIB, Alves JMF, Lima JP, Torres KBN. Utilização de medicamentos na gravidez: risco e benefício. Rev Cereus. 2020; 12 (3): 162-74.
26. Carvalho MHJ, Vaz MBS, Silva MAM, Rodrigues MT, Martins NQB, Alamy AHB, Pacheco LM. A violência obstétrica em gestantes, parturientes e puérperas: um estudo de prevalência. Braz J Health Rev. 2021; 4 (6): 26299-320.
27. Esperandio EG, Moura ATMS, Favoreto CAO. Violência íntima: experiências de mulheres na Atenção Primária à Saúde no Rio de Janeiro, RJ, Brasil. Interface. 2020; 24 (Suppl. 1): e190707.
28. Rodrigues RL, Merces MC. Prevalência de violência obstétrica em um município do sudoeste da Bahia: um estudo piloto. Enferm Brasil. 2017; 16 (4): 210-7.
29. World Health Organization (WHO). Comprehensive Mental Health Action Plan. 2013-2030. [acesso em 2023 Mar 10]. Disponível em:
https://www.who.int/publications/i/item/978924003102930. Ministério da Saúde (BR). Agência Nacional de Vigilância Sanitária. Resolução nº 36, de 3 de junho de 2008. Dispõe sobre Regulamento Técnico para Funcionamento dos Serviços de Atenção Obstétrica e Neonatal. [acesso em 2022 Fev 13]. Disponível em:
https://bvsms.saude.gov.br/bvs/saudelegis/anvisa/2008/res0036_03_06_2008_rep.htmlContribuições dos autoresFerreira TSB, Lopes BCS, Lima CA e Oliveira AJS: concepção e desenho do estudo, coleta de dados, elaboração do manuscrito. Pinho L, Brito MFSF e Vogt SE: concepção e desenho do estudo, supervisão da coleta de dados, análise e interpretação de dados, revisão crítica do manuscrito. Silveira MF: concepção e desenho do estudo, análise estatística e interpretação de dados, revisão crítica do manuscrito. Os autores aprovaram a versão final do artigo e declaram não haver conflito de interesse.
Recebido em 21 de Julho de 2023
Versão final apresentada em 4 de Setembro de 2024
Aprovado em 5 de Setembro de 2024
Editora Associada: Leila Katz
 ; Bárbara Cerqueira Santos Lopes 2
; Bárbara Cerqueira Santos Lopes 2 ; Cássio de Almeida Lima 3
; Cássio de Almeida Lima 3 ; Ana Júlia Soares Oliveira 4
; Ana Júlia Soares Oliveira 4 ; Lucineia de Pinho 5
; Lucineia de Pinho 5 ; Maria Fernanda Santos Figueiredo Brito 6
; Maria Fernanda Santos Figueiredo Brito 6 ; Sibylle Emilie Vogt 7
; Sibylle Emilie Vogt 7 ; Marise Fagundes Silveira 8
; Marise Fagundes Silveira 8